Do tří hodin od počátku prvních příznaků je možné zahájit tzv. trombolýzu, tedy terapii, jejímž cílem je rozpustit vytvořenou krevní sraženinu, která blokuje mozkové cévy. Po přijetí do nemocnice tedy musí být okamžitě provedena cílená diagnóza. Kromě neurologických a klinických vyšetření se používají moderní zobrazovací metody (CT, MRI, angiografie) a zobrazovací metody založené na ultrazvuku (dopplerovská barevná duplexní sonografie, echokardiografie).
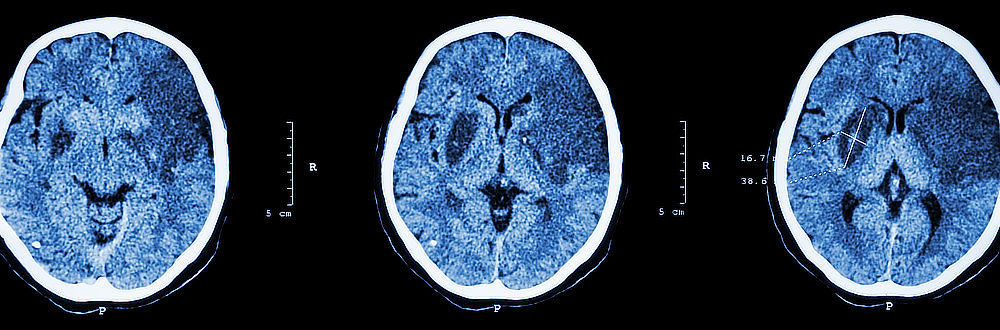
CT – hlavní diagnostická metoda
Prvním vyšetřením u pacienta s podezřením na cévní mozkovou příhodu je vždy výpočetní tomografie (CT). Pomocí CT lze s velmi vysokou mírou jistoty prokázat či vyvrátit přítomnost krvácení do mozku. Při tomto vyšetření je pacientova hlava rentgenována z různých úhlů, což umožňuje mnohem lepší a komplexnější zobrazení vyšetřované tkáně než prostý rentgenový snímek. Obrázky řezu poskytují informace o umístění, rozsahu a příčině oběhové poruchy. CT vyšetření je bezbolestné.
MRI – magnetická rezonance
Magnetická rezonance (MRI) poskytuje ještě přesnější informace o výskytu cévní mozkové příhody než CT. Není však vždy k dispozici a ani nebývá vyhodnocena tak rychle jako CT. Z tohoto důvodu MRI nepřichází v úvahu jako počáteční vyšetření pro rozhodnutí, zda je potřeba zahájit trombolytickou léčbu.
Dalším omezením je to, že vyšetření pomocí magnetické rezonance nemůže být prováděno u lidí s kovovými protézami a implantáty nebo s kardiostimulátorem. Tito pacienti – nebo jejich příbuzní – by měli o takových implantátech předem informovat lékaře. Problémem také je, že pacient musí po celou dobu vyšetření udržet hlavu v klidu, což u lidí s poruchami porozumění nebo pohybového ústrojí není vždy možné. Ze všech těchto důvodů (především však kvůli rychleji dostupným výsledkům) se obvykle na počátku volí CT jako rychlejší metoda poskytující výsledky, které jsou pro rozhodnutí o terapii dostatečné.
Pomocí MRI lze nicméně velmi podrobně detekovat i nejmenší ischemický infarkt, krvácení či otok. Tato metoda umožňuje bezbolestné získání velmi přesných informací o umístění, rozsahu a dokonce i „stáří“ mrtvice.
Duplexní sonografie
Duplexní sonografie je ultrazvuková metoda, která umožňuje mimo jiné zjistit aterosklerotické změny ve velkých krčních a mozkových tepnách. Její výhodou oproti jiným vyšetřovacím metodám je, že lze určit také tlak, rychlost a objem průtoku krve určitým místem, a tím zjistit, nakolik zúžení krevní cévy ovlivňuje průtok krve v daném místě.
Tato metoda je vynikající pro stanovení příčin cévní mozkové příhody, přičemž jsou vyšetřovány i cévy vedoucí do mozku a srdce. Vyšetření se zpravidla provádí co nejdříve po nástupu příznaků (do 24 hodin), jeho výsledky však nemají tak zásadní vliv na léčbu akutního stavu (např. zahájení trombolýzy) jako výsledky CT. Jednou z výhod této metody je, že nezatěžuje pacienta rentgenovými paprsky ani kontrastními látkami. Stejně jako CT a MRI je i duplexní sonografie bezbolestná.
Angiografie
Ještě lepšího vyšetření jednotlivých mozkových tepen než pomocí duplexní sonografie lze docílit pomocí angiografie. Vzhledem k riziku nežádoucích účinků se však angiografie používá jen zřídka pro čistě diagnostické účely. Výsledky duplexní sonografie nebo neinvazivní vizualizace mozkových tepen pomocí magnetické rezonance (MR angiografie) jsou totiž dostatečné pro téměř všechna rozhodnutí, které jsou důležitá pro zahájení správné léčby.
Při angiografii lékař zavede do krční tepny speciální cévní katetr a vstříkne kontrastní látku. Oblast hlavy je pak zrentgenována a výsledný snímek (angiogram) zobrazuje vnitřek cév naplněný kontrastní látkou. Velkou výhodou angiografie je, že lékař může během tohoto vyšetření provádět i zákroky ke zprůchodnění ucpaných cév, například tyto cévy roztáhnout nebo v daném místě rozpustit krevní sraženinu. Proto se angiografie stále častěji používá pro terapeutické zásahy, zvláště pak pro odstraňování velkých krevních sraženin u pacientů s těžkou cévní mozkovou příhodou. V posledních letech byly publikovány zásadní mezinárodní studie prokazující, že použití této metody může u 50 % pacientů s těžkou cévní mozkovou příhodou způsobenou ucpáním mozkové cévy předejít postižení přetrvávajícímu tři měsíce po infarktu.
Mezi možné nežádoucí účinky této metody patří hematomy, sekundární krvácení, alergické reakce na kontrastní látku atd.
Klinická a neurologická vyšetření
CT, MRI, duplexní sonografie nebo angiografie však nikdy nejsou jedinými vyšetřeními. Lékař vždy provede také základní klinická a neurologická vyšetření zahrnující:
- Odebrání osobní anamnézy pacienta (může být zjišťováno od příbuzných, pokud pacient není schopen odpovídat). Během dotazování se zjišťují pacientovy další nemoci, pravidelné užívání léků atd.
- Určení neurologického stavu pacienta a jeho závažnosti na neurologické škále NIHSS (zkratka pochází z anglického názvu National Institute of Health Stroke Scale) [1]. Závažnost se určuje mimo jiné na základě toho, jestli byla u pacienta pozorována paralýza, poruchy řeči nebo zraku.
- Odběr krve pro laboratorní vyšetření: stanovuje se krevní obraz, koagulace, glykemie a elektrolyty.
- Kontrola krevního tlaku, tepové frekvence a teploty.
- EKG pro potvrzení nebo vyvrácení toho, zda je příčinou cévní mozkové příhody u daného pacienta srdeční arytmie.
- Zajištění žilního přístupu, pokud už nebylo provedeno lékařem záchranné služby.
Kdo provádí vyšetření?
Procesu diagnostiky CMP se mohou účastnit lékaři různých specializací, zvláště pak neurologové, internisté a radiologové. V praxi celý proces diagnostiky a léčby cévní mozkové příhody obvykle řídí neurolog. MRI nebo CT snímky jsou diskutovány s radiologem; internista nebo kardiolog je přivolán, pouze pokud je cévní mozková příhoda spojena zároveň i se srdečními problémy.
Související odkazy
- Michal Reif: Hodnotící škály používané u pacientů s cévní mozkovou příhodou. Neurologie pro praxi 2011, 12(Suppl G): 12–15. (odkaz vede na PDF soubor na webu neurologiepropraxi.cz, 216 kB)