Zejména v časném stadiu onemocnění se potíže související s Parkinsonovou nemocí obvykle dají výrazně zmírnit. V pokročilých stadiích se léčba stává čím dál obtížnější, v průběhu času komplikují situaci i přibývající vedlejší účinky léčiv. Léčba musí být v každém případě průběžně přizpůsobována pacientovi na míru.
Jak probíhá medikamentózní léčba Parkinsonovy nemoci?
Léky předepisované parkinsonikům mají vyrovnat nedostatek dopaminu v mozku. Tyto léky mohou zmírnit příznaky onemocnění, avšak nemohou napravit škody, které již do té doby v mozku vznikly. Pomocí léků není ani možné zastavit progresi onemocnění. Často se tak stává, že po několika letech již léky neúčinkují tak, jako tomu bylo na začátku léčby. V následujících odstavcích jsou popsány třídy léků, které bývají nasazovány v rámci medikamentózní léčby.
Levodopa (L-DOPA)
Levodopa je nejúčinnější lék, který se používá v terapii Parkinsonovy nemoci, a je nasazována ve všech stadiích onemocnění. Levodopa je prekurzor dopaminu, v mozku je přeměňována na dopamin. Levodopa se standardně podává ústy a je k dispozici k jako kapsle či tablety, a to s obvyklým, rychlejším nebo opožděným nástupem účinku.
Levodopa se vždy podává ve fixní kombinaci s tzv. inhibitorem DOPA-dekarboxylázy (DDCI). Ten blokuje přeměnu levodopy na dopamin v krevním řečišti, tzn. brání tomu, aby se levodopa přeměnila na dopamin ještě předtím, než se dostane do mozku. DDCI tímto způsobem jednak zvyšuje dostupnost dopaminu v mozku, jednak mírní nežádoucí účinky dopaminu v jiných částech těla.
Mezi možné vedlejší účinky levodopy se řadí mj. nevolnost a nechutenství, ospalost, závrať, deprese, halucinace a zmatenost. Při dlouhodobé léčbě se mohou vyskytnout motorické komplikace. Řadí se k nim výkyvy účinnosti (fluktuace, stavy ON/OFF, viz níže), které vznikají tím, že účinek levodopy se časem snižuje, slábne nebo se opožďuje. Mezi pozdní nežádoucí účinky levodopy se řadí i nadměrné pohyby (nezamýšlené pohyby, záškuby apod.), které jsou označovány jako dyskineze vyvolané levodopou.
Agonisté dopaminu
Agonisté dopaminu jsou léky, které se strukturou velmi podobají dopaminu, a proto mají i podobný účinek. Agonisté dopaminu přímo stimulují dopaminové receptory v mozku a mohou být používány ve všech stadiích onemocnění.
Léčba samotnými agonisty dopaminu se v první linii nasazuje zejména u mladších pacientů, neboť ti mají vyšší riziko vzniku motorických komplikací v důsledku dlouhodobé léčby. Kromě toho jsou agonisté dopaminu často nasazovány v kombinaci s léky jiných tříd.
Ve srovnání s levodopou je snášenlivost agonistů dopaminu o něco horší. Mezi možné vedlejší účinky se řadí např. edémy (otoky), ospalost, závrať, pokles krevního tlaku při změně polohy ze sedu nebo lehu do stoje (to pacienti často popisují jako „zatmění před očima“), zácpa, nevolnost, halucinace a zmatenost. Některé přípravky jsou navíc spojovány se zvýšeným rizikem vzniku chlopenních vad.
Rozhodne-li se lékař předepsat agonisty dopaminu, má na výběr z následujících možností:
- ústní podání (např. pramipexol, ropinirol) s rychlým nebo opožděným nástupem účinku a dlouhotrvajícím účinkem,
- apomorfin – kvůli krátké době účinku je podáván pod kůži (subkutánně), buď jako pohotovostní lék prostřednictvím autoinjektoru („pera“) nebo jako kontinuální infuze pomocí speciální pumpy (viz níže),
- rotigotin – ve formě náplasti na kůži.
Inhibitory monoaminooxidázy (IMAO)
Účinné látky ze skupiny inhibitorů monoaminooxidázy (IMAO) zpomalují odbourávání levodopy a tím zvyšují koncentraci dopaminu v mozku. Léčebný účinek levodopy, popř. agonistů dopaminu, mohou zesilovat například léky s účinnými látkami rasagilin a selegilin. IMAO se nasazují zejména v časném stadiu onemocnění.
Inhibitory katechol-O-metyltransferázy (inhibitory COMT)
Enzym označovaný jako katechol-O-metyltransferáza (COMT) se podílí na odbourávání katecholaminů – skupiny látek, kam se řadí např. dopamin, adrenalin a noradrenalin. Inhibitory COMT (např. entakapon, tolkapon) blokují účinek tohoto enzymu (COMT) a tím zvyšují dostupnost levodopy v nervovém systému. Inhibitory COMT jsou podávány vždy v kombinaci s levodopou, neboť samy o sobě by neměly žádný účinek. Nasazovány jsou především u pacientů s výkyvy účinnosti levodopy (viz níže).
Antagonisté NMDA receptorů (např. amantadin)
Účinná látka označovaná jako amantadin jednak podporuje uvolňování dopaminu v mozku, čímž zvyšuje jeho koncentraci, jednak blokuje nadměrnou aktivitu neurotransmiteru glutamátu, který se u parkinsoniků podílí na poruchách hybnosti. Amantadin lze nasadit již v časné fázi onemocnění. Obzvláště se ale osvědčil u pacientů v pokročilých stadiích onemocnění, neboť může zmírňovat dyskineze vyvolané levodopou.
Anticholinergika
U parkinsoniků se kvůli nedostatku dopaminu nachází v mozku relativní nadbytek neurotransmiteru acetylcholinu. Ten se podílí na vzniku typických poruch hybnosti, jako je třes, zpomalené pohyby apod. (viz článek Parkinsonova nemoc: příznaky). Látky označované jako anticholinergika blokují účinek acetylcholinu a tím přispívají ke zmírnění obtíží. Anticholinergika byly mezi prvními léky, které se začaly používat k léčbě Parkinsonovy nemoci, ale kvůli mnoha vedlejším účinkům se dnes již v terapii parkinsoniků téměř vůbec nepoužívají.
Výkyvy účinnosti léčiv (stavy ON/OFF)
V prvních několika letech vnímají parkinsonici léčbu většinou velmi pozitivně, neboť potíže se daří dlouho a účinně zmírňovat. Léky fungují dobře, pacient se může bez problémů pohybovat – tento stav je označován jako ON-stav.
Po určité době je však třeba počítat se zvýšeným výskytem příznaků onemocnění. Mluvíme o tzv. OFF-stavech, tzn. stavech, kdy předepsané antiparkinsonikum nevykazuje žádný účinek. Je to způsobeno tím, že s progresí (rozvojem) onemocnění se v mozku tvoří čím dál méně dopaminu. Kromě toho je mozek čím dál méně schopen dodanou levodopu skladovat a postupně ji spotřebovává.
V těchto OFF-stavech se objevují především motorické potíže, jako je např. ztuhlost, zpomalené pohyby, třes nebo i nadměrné pohyby. Omezení pohybů se může vystupňovat až do úplného ztuhnutí („zamrznutí“). Kromě toho se mohou objevit i nemotorické problémy, jako jsou např. potíže s trávením nebo s krevním oběhem, případně poruchy koncentrace. Po dobu OFF-stavu se někdy zhoršují potíže, které byly přítomny již před ním.
Časté změny mezi dobrou a špatnou pohyblivostí, které jsou označovány jako ON-OFF fluktuace, mohou mít značný dopad na celý průběh pacientova dne, výrazně znesnadňovat zvládání jeho všedních denních činností a celkově zhoršovat kvalitu jeho života. Může se objevit i tzv. wearing-off fenomén, což znamená, že účinek levodopy „vyprchá“ nebo se sníží ještě předtím, než je čas na další dávku. Pacient tak má pocit, že další dávku léku potřebuje dříve než obvykle [1].
Pokud se objeví výkyvy účinnosti léčiv, lékař nejprve zkusí dosáhnout zmírnění příznaků zvýšením dávky nebo novou kombinací léků. Pokud se to nepodaří (zvláště ve velmi pokročilých stadiích onemocnění) nebo pokud se objeví závažné vedlejší účinky, lze uvažovat o zavedení infuzní pumpy, která bude do pacientova těla dodávat levodopu nebo apomorfin, případně o chirurgickém zákroku, tzv. hluboké mozkové stimulaci.
Infuzní pumpa
U pacientů v pokročilém stadiu onemocnění, které již nelze uspokojivě léčit ústním podáváním tablet nebo kapslí, případně při výskytu silných výkyvů účinnosti léčiv a motorických komplikací, může připadat v úvahu zavedení infuzní pumpy. Prostřednictvím tenkého katétru, který je spojen s malou přenosnou pumpou, je apomorfin (agonista dopaminu) subkutánně (pod kůži) a kontinuálně (nepřetržitě) dodáván do pacientova těla. Tímto způsobem lze dosáhnout stabilní hladiny léku a zlepšení jeho účinku.
Další možností je, že prostřednictvím infuzní pumpy bude podávána levodopa. V takovém případě je skrze kůži na pacientově břiše zavedena do tenkého střeva trvalá sonda. Pacient má pak na těle upevněnou přenosnou pumpu [2], která obsahuje levodopu ve formě gelu; pumpu lze naprogramovat tak, aby do tenkého střeva dodávala libovolně vysokou dávku léčiva. Tím lze dosáhnout vyrovnané hladiny levodopy v pacientově krvi.
Apomorfinová pumpa se používá častěji u mladších pacientů, naopak sonda s levodopou spíše u starších pacientů, u nichž je nutné zavedení výživové sondy kvůli poruchám polykání. Implantace sondy, nastavení pumpy i instruktáž pacienta nebo jeho příbuzných, jak toto zařízení obsluhovat, se provádí ve specializovaných nemocničních odděleních.
Hluboká mozková stimulace
Pokud se v průběhu onemocnění objeví silné výkyvy účinnosti léčby nebo motorické komplikace, které vedou k výraznému zhoršení kvality života, může přicházet v úvahu chirurgická léčba. Takzvaná hluboká mozková stimulace [3–5] spočívá v tom, že během chirurgického zákroku jsou vsazeny elektrody do konkrétních oblastí mozku, které jsou onemocněním postiženy. Tyto elektrody jsou propojeny s neurostimulátorem, který je implantován pod klíční kost. Slabé proudové impulzy pak v postižených oblastech mozku vyvolávají elektrické dráždění, a tím pozitivně ovlivňují narušenou aktivitu těchto oblastí.
U pacientů, jejichž zdravotní stav umožňuje tento zákrok, může hluboká mozková stimulace výrazně zmírnit obzvláště tři motorické hlavní příznaky, tzn. poruchy hybnosti (bradykineze, hypokineze, akineze), svalovou ztuhlost (rigidita) a klidový třes (tremor), a také OFF-stavy. Hlavní výhoda této metody spočívá v tom, že účinek je trvalý (24 hodin denně) a že lze výrazně snížit dávku užívaných léků. Hluboká mozková stimulace se obvykle užívá u pacientů mladších 70 let.

Obrázek 1: Na rentgenovém snímku jsou vidět elektrody implantované hluboko v tkáni mozku. (Zdroj: depositphotos.com)
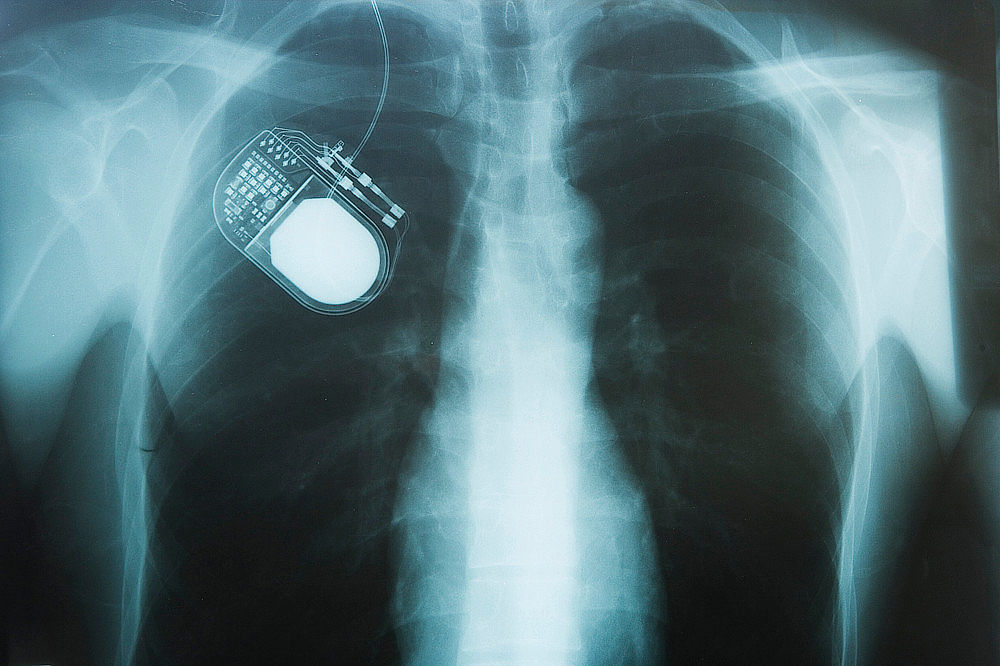
Obrázek 2: Na rentgenovém snímku je vidět neurostimulátor, který je implantován pod pacientovou klíční kostí. (Zdroj: depositphotos.com)
Jak probíhá nemedikamentózní léčba Parkinsonovy nemoci?
Vedle medikamentózní léčby jsou důležitými pilíři v léčbě Parkinsonovy nemoci také fyzioterapie, ergoterapie a logopedie. Kromě toho se v případě potřeby uplatňují rovněž podpůrná psychologická a sociální opatření. Různé terapeutické metody je třeba volit individuálně a s přihlédnutím ke konkrétním potížím daného pacienta. Společným cílem všech terapeutických opatření je v co nejvyšší míře zachovat pacientovu soběstačnost.
Sport, pohyb, fyzioterapie
S postupujícím onemocněním se parkinsonici mnohdy čím dál hůře pohybují, což mj. vede k tomu, že ztrácejí svalovou sílu. K tomu se přidávají stále výraznější poruchy rovnováhy a koordinace. Tento proces lze do jisté míry pozdržet cvičením a sportovními aktivitami [6, 7]. V časném až středním stadiu onemocnění stojí v popředí udržování a podpora tělesné aktivity, později především prevence pádů a cviky pro předcházení zatuhlosti kloubů. Cílem cvičení je také kompenzovat poruchy hybnosti i poruchy posturálních reflexů, které jsou pro Parkinsonovu nemoc typické.
Dobrých výsledků lze dosáhnout pomocí protahovacích cviků, silového a vytrvalostního tréninku, tréninku rovnováhy, tance, plavání, tréninku na běžeckém trenažéru, některých orientálních cvičení (například čchi-kung nebo tai-či) a dalších tréninkových programů, které jsou přímo určeny parkinsonikům. Jedním z nich je tzv. Lee Silvermann Voice Treatment (LSVT) [8], což je mezinárodně uznávaný koncept léčby, který byl vyvinut speciálně pro parkinsoniky. Kromě specifického tréninku při poruchách hlasu a řeči (LSVT-LOUD®, viz níže) tento program zahrnuje i zvláštní formu kinezioterapie, tzv. LSVT-BIG® trénink. Cílem tohoto tréninku je zlepšit některé pohybové sekvence a tím pacientovi usnadnit vykonávání jeho každodenních činností. Trénink LSVT-BIG® se vždy provádí formou intenzivní individuální terapie, při níž terapeut s pacientem cíleně pracují na zvládání vybraných každodenních činností, které daný pacient potřebuje provádět.
Při výběru vhodného terapeutického přístupu – a také při sestavování individuálního cvičebního plánu – by měly být zohledněny pacientovy osobní zájmy a koníčky. Důležitý je i přístup terapeuta, který by měl pacienta v jeho úsilí účinně podporovat.
Ergoterapie
Cílem ergoterapie je udržet co možná nejdéle pacientovu soběstačnost a samostatné zvládání každodenních aktivit. Pacient pod dohledem ergoterapeuta provádí cvičení na zachování pohyblivosti. Patří sem zejména nácvik jemné motoriky a zručnosti (např. oblékání, hygiena apod.). V rámci ergoterapie však lze trénovat i různé manuální činnosti (kutilství, kreslení apod.). Odborník rovněž může poradit s úpravami bydlení tak, aby vyhovovalo individuálním potřebám pacienta.
Logopedie
Většina parkinsoniků nese velmi těžce stupňující se potíže s mluvením. V posilování svalů obličeje, jazyka a hlasivek hraje významnou úlohu logopedie. Cílem speciálních cvičení, která jsou zaměřena na dechovou techniku, artikulaci a polykání, je pomoci pacientovi opět se vyjadřovat jasněji, hlasitěji a zřetelněji. Logopedická péče může zmírnit i poruchy polykání (dysfagie). Dalším cílem logopedické péče je vědomé znovuosvojení časování při tvorbě řeči, zvláštní pozornost je věnována správné artikulaci.
Takzvaná LSVT-LOUD® terapie je vědecky dobře prozkoumaná metoda nácviku řeči, která byla vyvinuta speciálně pro parkinsoniky [8]. Tato metoda cílí na zlepšení hlasitosti při tvorbě řeči. Speciálně vyškolený terapeut se s pacientem snaží natrénovat hlasitější řeč, aby mu v každodenním životě bylo lépe rozumět. Trénink se provádí v rámci intenzivních individuálních cvičení.
Psychologická péče
Rozhovory s psychologem, ať už individuální nebo skupinové, mohou pacientovi pomoci vyrovnat se duševně s onemocněním. Výrazně mohou pomoci i svépomocné skupiny a pacientské organizace [9, 10, 11]. Pacientům i jejich blízkým nabízejí jednak příležitost k výměně zkušeností s potížemi souvisejícími s Parkinsonovou nemocí, jednak praktické tipy, jak se s těmito potížemi co možná nejlépe vypořádat.
Přínosem může být i osvojení některých relaxačních technik, jako je například progresivní svalová relaxace podle Jacobsona. Kurzy tohoto typu bývají nabízeny již během rehabilitace, lze je ale absolvovat i ambulantně.
Rehabilitace
V rámci časově ohraničené léčby, která probíhá za hospitalizace v rehabilitačních zařízeních specializovaných na Parkinsonovu nemoc, bývají kromě případných úprav dávkování léků uplatňovány i nemedikamentózní terapeutické postupy, jako je zejména fyzioterapie, ergoterapie a logopedie, a to častěji a intenzivněji, než by bylo možné ambulantně. Kromě toho je pacientům nabízena i psychologická a sociální podpora.
Na koho se mohu obrátit?
Léčba Parkinsonovy nemoci je celkově v rukou neurologa, který však většinou úzce spolupracuje s pacientovým praktickým lékařem, případně i fyzioterapeutem, ergoterapeutem, logopedem a/nebo psychologem. Léčba obvykle probíhá ambulantně, ale někdy může lékař doporučit i dočasný pobyt v rehabilitačním zařízení specializovaném na pacienty s Parkinsonovou nemocí.
V České republice se na léčbu Parkinsonovy nemoci specializují následující centra:
Brno
- Centrum pro abnormální pohyby a parkinsonismus Brno (odkaz vede na web fnusa.cz)
- Adresa: Fakultní nemocnice u sv. Anny v Brně, I. neurologická klinika, Masarykova univerzita, Pekařská 53, 656 91 Brno
- Telefon: +420 543 182 662
Neurochirurgický výkon je prováděn ve spolupráci s Neurochirurgickou klinikou FN u sv. Anny v Brně.
Olomouc
- Centrum pro diagnostiku a léčbu neurodegenerativních onemocnění (odkaz vede na web fnol.cz)
- Adresa: Fakultní Nemocnice Olomouc, Neurologická klinika, Univerzita Palackého, I. P. Pavlova 185/6, 779 00 Olomouc
- Telefon: +420 588 443 423
Neurochirurgický výkon je prováděn ve spolupráci s Neurochirurgickou klinikou FN Olomouc.
Praha
- Centrum pro intervenční terapii motorických poruch (iTEMPO) a Centrum extrapyramidových onemocnění (EXPY) (oba odkazy vedou na web cuni.cz)
- Adresa: Neurologická klinika 1. LF Univerzity Karlovy a Všeobecná fakultní nemocnice, Kateřinská 30, 128 01 Praha 2
- Telefon: +420 224 965 539 (EXPY), +420 224 965 556 (iTEMPO)
- Fax: +420 224 922 678
Neurochirurgický výkon je prováděn ve spolupráci s oddělením stereotaktické a radiační neurochirurgie v Nemocnici Na Homolce.
Související odkazy
- Václav Dostál: Pozdní komplikace Parkinsonovy choroby. Neurologie pro praxi 2013; 14(1): 28–32. (odkaz vede na PDF soubor na webu neurologiepropraxi.cz, 120 kB)
- Jiří Klempíř, Petra Havránková, Robert Jech: Terapie Parkinsonovy nemoci levodopou v kontinuální enterální infuzi. Neurologie pro praxi 2015; 16(2): 84–87. (odkaz vede na PDF soubor na webu neurologiepropraxi.cz, 180 kB)
- Volba hluboké mozkové stimulace – předoperační průvodce (odkaz vede na PDF soubor na webu parkinson-help.cz, 503 kB)
- Život při léčbě pomocí hluboké mozkové stimulace – pooperační průvodce (odkaz vede na PDF soubor na webu parkinson-help.cz, 394 kB)
- Centrum pro intervenční terapii motorických poruch (iTEMPO): Program DBS (odkaz vede na web Neurologické kliniky 1. LF Univerzity Karlovy)
- Parkinson-Help z.s.: Terapie a rehabilitace (odkaz vede na web parkinson-help.cz)
- Martina Puršová, Jan Roth: Parkinsonova nemoc – komplexní fyzioterapeutický pohled (odkaz vede na PDF soubor na webu parkinson-help.cz, 1.6 MB)
- Gabriela Zamišková, Pavel Ressner, Jana Douhá, Dana Šigutová: Poruchy řeči u Parkinsonovy nemoci. Neurologie pro praxi 2010; 11(2): 112–116. (odkaz vede na PDF soubor na webu neurologiepropraxi.cz, 131 kB)
- Parkinson-Help z.s. (odkaz vede na web parkinson-help.cz)
- Společnost Parkinson, z.s. (odkaz vede na web spolecnost-parkinson.cz)
- Parkinson Slovácko z.s. (odkaz vede na web parkinson-slovacko.cz)